Όγκοι μαλακών μορίων: Διάγνωση και Αντιμετώπιση
Οι όγκοι μαλακών μορίων αποτελούν μια ετερογενή ομάδα νεοπλασιών που προέρχονται από ιστούς όπως οι μύες, οι τένοντες, το λίπος, τα αιμοφόρα αγγεία και ο συνδετικός ιστός. Μπορεί να είναι καλοήθεις ή κακοήθεις, με τους δεύτερους να αναφέρονται συχνά ως σαρκώματα των μαλακών μορίων. Αν και σπάνιοι σε σχέση με άλλους καρκίνους, οι όγκοι αυτοί απαιτούν ιδιαίτερη προσοχή, καθώς η διάγνωση πολλές φορές γίνεται καθυστερημένα. Η έγκαιρη ανίχνευση και η σωστή θεραπευτική στρατηγική παίζουν καθοριστικό ρόλο στην πρόγνωσή τους.
Συμπτώματα και πρώιμες ενδείξεις
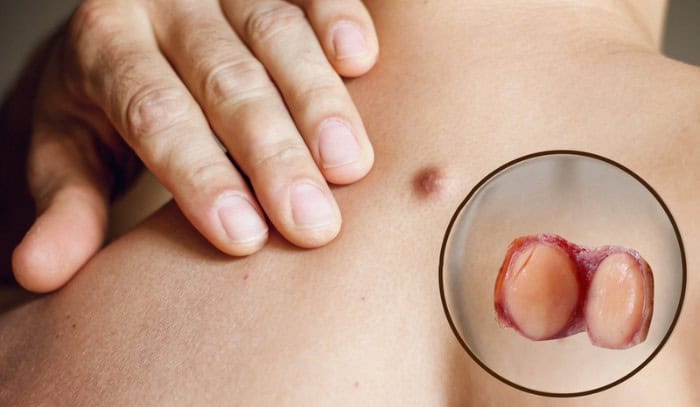
Οι όγκοι των μαλακών μορίων εμφανίζονται συχνά ως μια ανώδυνη μάζα που μεγαλώνει αργά με την πάροδο του χρόνου. Στα αρχικά στάδια μπορεί να μην προκαλούν συμπτώματα, γεγονός που καθυστερεί την αναζήτηση ιατρικής βοήθειας. Όταν ο όγκος αυξάνεται σε μέγεθος, ενδέχεται να προκαλεί πόνο, δυσφορία ή πίεση στα γειτονικά όργανα και νεύρα.
Συνηθισμένα σημάδια που πρέπει να κινητοποιήσουν τον ασθενή είναι:
- Μάζα που αυξάνεται προοδευτικά σε μέγεθος.
- Πόνος ή αίσθημα βάρους στο σημείο.
- Αλλαγές στο δέρμα που καλύπτει την περιοχή.
- Δυσκολία στην κίνηση όταν ο όγκος εντοπίζεται σε άκρα.
Η παρουσία τέτοιων ενδείξεων δεν σημαίνει απαραίτητα κακοήθεια, όμως αποτελεί σαφή λόγο για άμεση αξιολόγηση από ειδικό ιατρό.
Όγκοι μαλακών μορίων: Διάγνωση και διαγνωστικές μέθοδοι
Η διάγνωση βασίζεται σε συνδυασμό κλινικής εξέτασης και απεικονιστικών τεχνικών. Ο γιατρός αξιολογεί το μέγεθος, τη θέση και τη σύσταση της μάζας, ενώ στη συνέχεια προχωρά σε πιο εξειδικευμένες εξετάσεις.
- Υπερηχογράφημα: Χρησιμοποιείται ως αρχική απεικονιστική μέθοδος, ιδιαίτερα σε επιφανειακές βλάβες.
- Μαγνητική τομογραφία (MRI): Προσφέρει λεπτομερή εικόνα της ανατομίας και της σχέσης του όγκου με τους γύρω ιστούς.
- Αξονική τομογραφία (CT): Συχνά χρησιμοποιείται για βαθύτερες εντοπίσεις ή για εκτίμηση μεταστατικών εστιών.
- Βιοψία: Αποτελεί το καθοριστικό βήμα για τη διάγνωση. Με τη λήψη δείγματος ιστού, ο παθολογοανατόμος μπορεί να καθορίσει εάν πρόκειται για καλοήθη ή κακοήθη όγκο και να τον κατηγοριοποιήσει.
Η έγκαιρη και σωστή διάγνωση είναι ζωτικής σημασίας για την επιλογή της κατάλληλης θεραπείας.
Κατηγορίες όγκων μαλακών μορίων
Οι όγκοι μαλακών μορίων διακρίνονται σε καλοήθεις και κακοήθεις:
- Καλοήθεις όγκοι: Περιλαμβάνουν τα λιπώματα, τα ινομυώματα και τα αγγειώματα. Συνήθως δεν εξαπλώνονται σε άλλα όργανα, αλλά σε ορισμένες περιπτώσεις μπορεί να προκαλέσουν συμπτώματα λόγω μεγέθους ή θέσης.
- Κακοήθεις όγκοι (σαρκώματα): Πρόκειται για πιο επιθετικές μορφές όγκων που έχουν τη δυνατότητα να διηθήσουν γειτονικούς ιστούς και να δώσουν μεταστάσεις. Υπάρχουν πολλοί υποτύποι σαρκωμάτων, όπως λιποσάρκωμα, ραβδομυοσάρκωμα και αγγειοσάρκωμα, καθένας με διαφορετική συμπεριφορά και πρόγνωση.

Όγκοι μαλακών μορίων: Θεραπευτικές επιλογές
Η θεραπεία εξατομικεύεται ανάλογα με τον τύπο, το μέγεθος, τη θέση και την επιθετικότητα του όγκου.
- Χειρουργική αφαίρεση: Αποτελεί τη βασική θεραπεία. Στόχος είναι η πλήρης εκτομή του όγκου με υγιή όρια, ώστε να μειωθεί ο κίνδυνος υποτροπής.
- Ακτινοθεραπεία: Μπορεί να εφαρμοστεί πριν το χειρουργείο για να συρρικνωθεί ο όγκος ή μετά, ώστε να μειωθεί η πιθανότητα τοπικής υποτροπής.
- Χημειοθεραπεία: Χρησιμοποιείται κυρίως σε πιο επιθετικά σαρκώματα ή όταν υπάρχει κίνδυνος μεταστάσεων.
- Στοχευμένες θεραπείες και ανοσοθεραπείες: Νεότερες θεραπευτικές προσεγγίσεις που ενισχύουν την άμυνα του οργανισμού ή μπλοκάρουν συγκεκριμένους μηχανισμούς ανάπτυξης του όγκου.
Η επιλογή θεραπείας γίνεται σε εξειδικευμένα ογκολογικά κέντρα και συχνά απαιτεί τη συνεργασία πολλών ειδικοτήτων (χειρουργών, ογκολόγων, ακτινοθεραπευτών).
Πρόγνωση και παρακολούθηση
Η πρόγνωση εξαρτάται από πολλούς παράγοντες, όπως ο τύπος του όγκου, το μέγεθος, το στάδιο και η παρουσία μεταστάσεων. Σε γενικές γραμμές, οι καλοήθεις όγκοι έχουν εξαιρετική πρόγνωση μετά την αφαίρεση. Αντίθετα, τα σαρκώματα μπορεί να εμφανίσουν υποτροπές ή μεταστάσεις, γεγονός που επιβάλλει στενή παρακολούθηση.
Μετά τη θεραπεία, οι ασθενείς παρακολουθούνται τακτικά με κλινική εξέταση και απεικονιστικούς ελέγχους. Σκοπός είναι η έγκαιρη ανίχνευση πιθανής υποτροπής ή νέων βλαβών. Η διάρκεια και η συχνότητα των ελέγχων εξατομικεύονται, ωστόσο τα πρώτα χρόνια μετά τη θεραπεία θεωρούνται πιο κρίσιμα.
Όγκοι μαλακών μορίων: Η σημασία της έγκαιρης παρέμβασης
Η έγκαιρη διάγνωση και αντιμετώπιση αυξάνει σημαντικά τις πιθανότητες επιτυχούς θεραπείας. Η καθυστέρηση στην αναζήτηση ιατρικής βοήθειας, συχνά λόγω απουσίας συμπτωμάτων, μπορεί να οδηγήσει σε πιο περίπλοκες καταστάσεις. Για τον λόγο αυτό, κάθε ύποπτη μάζα ή διόγκωση που επιμένει πρέπει να εξετάζεται από γιατρό.
Επιπλέον, η αντιμετώπιση σε εξειδικευμένα κέντρα, όπου υπάρχει εμπειρία στη διαχείριση όγκων μαλακών μορίων, εξασφαλίζει καλύτερα αποτελέσματα και μειώνει τον κίνδυνο λανθασμένων χειρισμών και υποτροπών.
Οι όγκοι μαλακών μορίων αποτελούν μια σπάνια αλλά σημαντική κατηγορία παθήσεων. Η σωστή και έγκαιρη διάγνωση, σε συνδυασμό με την κατάλληλη θεραπευτική προσέγγιση, είναι καθοριστικοί παράγοντες για την πορεία της νόσου.
Ο Γενικός Χειρουργός – Στρατιωτικός Ιατρός Δρ. Ιωάννης Δοντάς διαθέτει πολυετή εμπειρία στην αντιμετώπιση των όγκων των μαλακών μορίων. Διευθύνει την Κλινική Laser Surgery, στην οποία μπορείτε να πραγματοποιήσετε κάθε απαραίτητη εξέταση. Εάν επιθυμείτε να μάθετε περισσότερα για τους όγκους μαλακών μορίων, μπορείτε να επικοινωνήσετε μαζί του.
Αν ο όγκος δεν με πονάει, σημαίνει ότι δεν είναι επικίνδυνος;
Ένα από τα πιο συχνά ερωτήματα που κάνουν οι ασθενείς όταν ανακαλύπτουν μια μάζα είναι αν η απουσία πόνου σημαίνει ότι δεν υπάρχει λόγος ανησυχίας. Η αλήθεια είναι ότι πολλοί όγκοι μαλακών μορίων, είτε καλοήθεις είτε κακοήθεις, μπορεί να εμφανίζονται χωρίς πόνο, ιδιαίτερα στα αρχικά στάδια. Έτσι, η απουσία πόνου δεν αποτελεί αξιόπιστο κριτήριο για το αν ένας όγκος είναι επικίνδυνος ή όχι.
Καλοήθεις όγκοι, όπως τα λιπώματα, αναπτύσσονται αργά και σπάνια προκαλούν ενοχλήσεις. Συνήθως γίνονται αντιληπτά τυχαία, όταν κάποιος ψηλαφήσει έναν «κόμπο» στο σώμα του. Από την άλλη πλευρά, αρκετά σαρκώματα –οι κακοήθεις όγκοι των μαλακών μορίων– μπορούν επίσης να αναπτύσσονται σιωπηλά, χωρίς να δίνουν συμπτώματα για μεγάλο χρονικό διάστημα. Ο πόνος εμφανίζεται όταν η μάζα μεγαλώσει αρκετά ώστε να πιέζει νεύρα, μυς ή αγγεία.
Αυτό σημαίνει ότι μια μάζα που δεν πονάει δεν πρέπει να αγνοείται. Εάν παρατηρήσετε ότι μεγαλώνει, αλλάζει σχήμα ή εμφανίζει αλλαγές στο δέρμα γύρω της, είναι σημαντικό να απευθυνθείτε σε γιατρό. Ο ειδικός μπορεί να εκτιμήσει κλινικά τη μάζα και να συστήσει απεικονιστικές εξετάσεις, όπως υπερηχογράφημα ή μαγνητική τομογραφία, ώστε να καθορίσει τα χαρακτηριστικά της. Αν υπάρχει αμφιβολία, η βιοψία αποτελεί το «κλειδί» για να ξεκαθαριστεί η φύση της βλάβης.
Η έγκαιρη διερεύνηση είναι το πιο σημαντικό βήμα. Αν πρόκειται για καλοήθη βλάβη, θα ηρεμήσετε γνωρίζοντας ότι δεν υπάρχει σοβαρός κίνδυνος και ο γιατρός θα σας προτείνει αν χρειάζεται παρακολούθηση ή αφαίρεση. Αν όμως η μάζα είναι κακοήθης, η διάγνωση σε αρχικό στάδιο αυξάνει σημαντικά τις πιθανότητες επιτυχούς θεραπείας.
Με λίγα λόγια, το γεγονός ότι ένας όγκος δεν πονάει δεν τον κάνει απαραίτητα ακίνδυνο. Ο σωστός έλεγχος από εξειδικευμένο γιατρό είναι αυτός που θα δώσει τη σίγουρη απάντηση και θα σας καθοδηγήσει στα επόμενα βήματα.
Μπορεί ένας όγκος να φύγει μόνος του χωρίς θεραπεία;
Πολλοί ασθενείς, όταν ανακαλύπτουν έναν όγκο μαλακών μορίων, αναρωτιούνται αν υπάρχει περίπτωση να «εξαφανιστεί» από μόνος του, χωρίς ιατρική παρέμβαση. Είναι μια απόλυτα φυσιολογική σκέψη, ειδικά αν ο όγκος δεν προκαλεί πόνο ή ενόχληση. Ωστόσο, η πραγματικότητα είναι διαφορετική: οι όγκοι μαλακών μορίων, είτε καλοήθεις είτε κακοήθεις, δεν συνηθίζουν να υποχωρούν αυτόματα.
Σε ορισμένες περιπτώσεις, όπως στις κύστεις, μπορεί να υπάρξει μια προσωρινή αλλαγή. Η κύστη ίσως «σπάσει» ή μικρύνει, με αποτέλεσμα να φαίνεται ότι εξαφανίστηκε. Παρά ταύτα, τις περισσότερες φορές επανεμφανίζεται με τον καιρό. Τα λιπώματα, που αποτελούν μια από τις πιο συνηθισμένες καλοήθεις μάζες, τείνουν να παραμένουν σταθερά ή να μεγαλώνουν αργά. Δεν υπάρχει τρόπος να απορροφηθούν ή να εξαφανιστούν χωρίς χειρουργική αφαίρεση.
Όσον αφορά τους κακοήθεις όγκους, όπως τα σαρκώματα, η εικόνα είναι ακόμη πιο σαφής. Αυτοί οι όγκοι δεν υποχωρούν ποτέ από μόνοι τους. Αντίθετα, όσο περνάει ο χρόνος, τείνουν να μεγαλώνουν και να εξαπλώνονται στους γύρω ιστούς ή ακόμη και σε άλλα σημεία του σώματος. Η καθυστέρηση στη διάγνωση και στη θεραπεία μπορεί να κάνει την αντιμετώπισή τους πιο δύσκολη και να μειώσει τις πιθανότητες επιτυχίας.
Είναι κατανοητό κάποιος να ελπίζει ότι ο όγκος θα φύγει χωρίς παρέμβαση, αλλά αυτό σπάνια συμβαίνει. Η πιο ασφαλής επιλογή είναι η αξιολόγηση από έμπειρο ιατρό. Αν η μάζα είναι καλοήθης και δεν δημιουργεί προβλήματα, ο γιατρός μπορεί να συστήσει απλή παρακολούθηση. Αν είναι κακοήθης, η έγκαιρη θεραπεία είναι καθοριστική για την υγεία και την ποιότητα ζωής.
Με απλά λόγια: μην περιμένετε ένας όγκος να φύγει μόνος του. Η έγκαιρη ιατρική συμβουλή είναι η καλύτερη εγγύηση για σίγουρη διάγνωση και σωστή αντιμετώπιση.
Είναι συνηθισμένο να έχω όγκο στα μαλακά μόρια σε νεαρή ηλικία;
Η εμφάνιση ενός όγκου μαλακών μορίων σε νεαρή ηλικία είναι κάτι που προκαλεί ανησυχία, ιδιαίτερα όταν ο ασθενής δεν περιμένει να βρει κάτι τέτοιο στο σώμα του. Στην πραγματικότητα, οι περισσότερες μάζες που εμφανίζονται σε νέους ανθρώπους είναι καλοήθεις. Παραδείγματα αποτελούν τα λιπώματα, που είναι μάζες λίπους, και οι κύστεις, που περιέχουν σμήγμα. Αυτές οι βλάβες συνήθως δεν είναι επικίνδυνες και πολλές φορές δεν χρειάζονται καν θεραπεία.
Ωστόσο, υπάρχουν και περιπτώσεις όπου ένας όγκος μαλακών μορίων μπορεί να είναι κακοήθης, ακόμα και σε νεότερους ασθενείς. Αν και τα σαρκώματα είναι πιο συχνά σε ενήλικες μέσης ηλικίας, ορισμένοι υποτύποι, όπως το ραβδομυοσάρκωμα, μπορεί να εμφανιστούν σε παιδιά ή εφήβους. Αυτό δεν σημαίνει ότι κάθε μάζα σε νεαρή ηλικία είναι ανησυχητική, αλλά ότι δεν πρέπει να αγνοείται.
Ένας νέος άνθρωπος που ανακαλύπτει μια μάζα στο σώμα του καλό είναι να επισκεφθεί γιατρό. Ο ειδικός θα εκτιμήσει την κατάσταση με κλινική εξέταση και, αν χρειαστεί, θα ζητήσει υπερηχογράφημα ή μαγνητική τομογραφία. Αυτές οι εξετάσεις δείχνουν αν η μάζα είναι συμπαγής ή γεμάτη υγρό και δίνουν στοιχεία για τη φύση της. Αν παραμένει αμφιβολία, η βιοψία είναι αυτή που ξεκαθαρίζει αν πρόκειται για καλοήθη ή κακοήθη όγκο.
Το σημαντικό είναι ότι οι πιθανότητες να πρόκειται για κάτι σοβαρό σε νεαρή ηλικία είναι μικρές, αλλά όχι ανύπαρκτες. Η έγκαιρη διάγνωση, ακόμη και σε σπάνιες περιπτώσεις κακοήθειας, δίνει πολύ καλύτερα αποτελέσματα στη θεραπεία. Έτσι, ένας νέος δεν χρειάζεται να πανικοβάλλεται, αλλά ούτε και να αδιαφορεί. Μια γρήγορη εξέταση από τον γιατρό αρκεί για να δώσει ξεκάθαρη απάντηση και να καθησυχάσει τις όποιες ανησυχίες.
Αν κάνω μια βιοψία, υπάρχει κίνδυνος να «ξυπνήσει» ο καρκίνος;
Αυτό είναι ένα από τα πιο συνηθισμένα άγχη που εκφράζουν οι ασθενείς όταν ο γιατρός τους προτείνει βιοψία. Η ιδέα ότι η βιοψία μπορεί να «ξυπνήσει» ή να εξαπλώσει τον καρκίνο είναι ένας μύθος που έχει περάσει από στόμα σε στόμα, χωρίς να έχει καμία επιστημονική βάση. Στην πραγματικότητα, η βιοψία είναι η πιο ασφαλής και αξιόπιστη μέθοδος για να μάθει ο γιατρός τι ακριβώς είναι μια μάζα και ποια θεραπεία είναι η κατάλληλη.
Η διαδικασία είναι σχετικά απλή: ο γιατρός αφαιρεί με μια λεπτή βελόνα ή με μια μικρή τομή ένα δείγμα ιστού από τη μάζα. Το δείγμα αυτό εξετάζεται στο μικροσκόπιο από παθολογοανατόμο. Μόνο έτσι μπορεί να επιβεβαιωθεί με ακρίβεια αν πρόκειται για καλοήθη ή κακοήθη όγκο και, αν είναι κακοήθης, ποιος είναι ο τύπος του. Αυτή η πληροφορία είναι απολύτως απαραίτητη, γιατί κάθε όγκος έχει διαφορετική αντιμετώπιση.
Η βιοψία δεν επιδεινώνει την κατάσταση ούτε «διασπείρει» τον καρκίνο. Αντιθέτως, προστατεύει τον ασθενή, καθώς εξασφαλίζει ότι δεν θα ξεκινήσει μια θεραπεία στα τυφλά. Σε έμπειρα χέρια, η διαδικασία είναι ασφαλής και γρήγορη. Μερικές φορές μπορεί να προκαλέσει μια μικρή ενόχληση ή μώλωπα στο δέρμα, αλλά δεν εγκυμονεί σοβαρούς κινδύνους.
Η καθυστέρηση στη βιοψία λόγω φόβου μπορεί να έχει σοβαρές συνέπειες. Αν ένας όγκος είναι κακοήθης, ο χρόνος είναι πολύτιμος και η έγκαιρη διάγνωση αυξάνει σημαντικά τις πιθανότητες επιτυχούς θεραπείας. Επομένως, η βιοψία δεν είναι εχθρός· είναι ένα σημαντικό εργαλείο που δίνει απαντήσεις και καθοδηγεί τη σωστή θεραπευτική στρατηγική.
Πρέπει να αφαιρέσω και έναν καλοήθη όγκο ή μπορώ να τον αφήσω;
Όταν ένας ασθενής μαθαίνει ότι έχει καλοήθη όγκο, το πρώτο του ερώτημα είναι αν χρειάζεται να τον αφαιρέσει ή αν μπορεί να τον αφήσει όπως είναι. Η απάντηση εξαρτάται από διάφορους παράγοντες, όπως το μέγεθος, η θέση του όγκου, τα συμπτώματα που προκαλεί και η γενική υγεία του ατόμου.
Οι περισσότεροι καλοήθεις όγκοι, όπως τα λιπώματα ή τα ινομυώματα, δεν είναι επικίνδυνοι. Συνήθως δεν μεγαλώνουν γρήγορα ούτε απειλούν τη ζωή. Σε πολλές περιπτώσεις, ο γιατρός μπορεί να συστήσει απλή παρακολούθηση. Αυτό σημαίνει ότι ο όγκος δεν αφαιρείται, αλλά ελέγχεται περιοδικά με κλινικές εξετάσεις και, αν χρειαστεί, με υπερηχογράφημα ή μαγνητική τομογραφία. Με αυτόν τον τρόπο, παρακολουθείται η εξέλιξή του και διασφαλίζεται ότι δεν θα υπάρξουν αλλαγές που να ανησυχούν.
Υπάρχουν όμως και περιπτώσεις όπου η αφαίρεση είναι η καλύτερη επιλογή. Αν ο καλοήθης όγκος μεγαλώνει και προκαλεί πόνο ή πίεση στα γύρω όργανα, μπορεί να επηρεάσει την καθημερινότητα. Επίσης, αν δημιουργεί αισθητικό πρόβλημα –για παράδειγμα όταν εμφανίζεται σε εμφανές σημείο του σώματος– αρκετοί ασθενείς επιλέγουν τη χειρουργική αφαίρεση για λόγους άνεσης και αυτοπεποίθησης.
Ένας ακόμη λόγος για αφαίρεση είναι όταν υπάρχει έστω και μικρή αμφιβολία για το αν ο όγκος είναι πράγματι καλοήθης. Σε αυτές τις περιπτώσεις, ο γιατρός μπορεί να προτείνει να αφαιρεθεί για λόγους ασφάλειας, ώστε να αποκλειστεί εντελώς η πιθανότητα κακοήθειας.
Συμπερασματικά, δεν είναι απαραίτητο να αφαιρούνται όλοι οι καλοήθεις όγκοι. Όμως, στις περισσότερες περιπτώσεις η χειρουργική επέμβαση είναι η πιο σωστή λύση. Το σημαντικό είναι να συζητήσετε με τον γιατρό σας, ο οποίος θα σας καθοδηγήσει με βάση τα ιδιαίτερα χαρακτηριστικά του δικού σας όγκου και τις ανάγκες σας.
Αν αφαιρεθεί ένας όγκος, υπάρχει πιθανότητα να ξαναβγεί;
Αυτό είναι ένα ερώτημα που απασχολεί πολλούς ασθενείς μετά από χειρουργική αφαίρεση όγκου. Η αλήθεια είναι ότι ναι, υπάρχει πιθανότητα ένας όγκος να επανεμφανιστεί, είτε πρόκειται για καλοήθη είτε για κακοήθη μορφή. Η πιθανότητα αυτή εξαρτάται από πολλούς παράγοντες, όπως το είδος του όγκου, το πόσο πλήρως αφαιρέθηκε και τα ιδιαίτερα χαρακτηριστικά του κάθε οργανισμού.
Στους καλοήθεις όγκους, η πιθανότητα υποτροπής είναι συνήθως μικρή, αλλά υπαρκτή. Για παράδειγμα, ένα λιπώμα που δεν αφαιρέθηκε εντελώς μπορεί να ξαναμεγαλώσει στο ίδιο σημείο. Υπάρχουν επίσης καλοήθεις όγκοι με τάση για υποτροπή, όπως κάποια ινώματα. Σε αυτές τις περιπτώσεις, ο γιατρός μπορεί να συστήσει τακτική παρακολούθηση, ώστε να εντοπιστεί γρήγορα τυχόν επανεμφάνιση.
Στους κακοήθεις όγκους των μαλακών μορίων, δηλαδή στα σαρκώματα, ο κίνδυνος υποτροπής είναι πιο σημαντικός. Αν ο όγκος δεν αφαιρεθεί με «καθαρά» χειρουργικά όρια, υπάρχει μεγάλη πιθανότητα να ξαναεμφανιστεί. Γι’ αυτό οι χειρουργοί προσπαθούν να αφαιρούν όχι μόνο τον όγκο αλλά και λίγο από τον υγιή ιστό γύρω του. Επιπλέον, η ακτινοθεραπεία ή η χημειοθεραπεία μπορεί να χρησιμοποιηθούν για να μειωθεί ακόμα περισσότερο ο κίνδυνος.
Η παρακολούθηση μετά την αφαίρεση είναι καθοριστικής σημασίας. Ο γιατρός προγραμματίζει τακτικές εξετάσεις –κλινικές, υπερηχογραφήματα, μαγνητικές τομογραφίες– για να βεβαιωθεί ότι δεν υπάρχει υποτροπή. Αυτοί οι έλεγχοι είναι συχνότεροι τα πρώτα χρόνια, όπου ο κίνδυνος είναι μεγαλύτερος, και αραιώνουν σταδιακά με την πάροδο του χρόνου.
Με λίγα λόγια, η πιθανότητα επανεμφάνισης ενός όγκου υπάρχει, αλλά μειώνεται σημαντικά όταν η αφαίρεση γίνεται σωστά και ο ασθενής ακολουθεί πιστά το πρόγραμμα παρακολούθησης. Η έγκαιρη ανίχνευση μιας υποτροπής δίνει τη δυνατότητα για άμεση και αποτελεσματική αντιμετώπιση.
Τι εξετάσεις πρέπει να κάνω αν βρω μια μάζα στο πόδι ή στο χέρι μου;
Όταν κάποιος ανακαλύπτει μια μάζα στο πόδι ή στο χέρι του, η πρώτη σκέψη είναι ποια βήματα πρέπει να ακολουθήσει. Η αλήθεια είναι ότι δεν χρειάζονται όλες οι μάζες άμεση χειρουργική επέμβαση, αλλά όλες πρέπει να αξιολογούνται από γιατρό για να καθοριστεί η φύση τους. Η σωστή διάγνωση ξεκινά με απλές εξετάσεις και, αν χρειαστεί, προχωρά σε πιο εξειδικευμένες.
Το πρώτο βήμα είναι η κλινική εξέταση. Ο γιατρός ψηλαφά τη μάζα, εκτιμά το μέγεθος, τη σύσταση και αν είναι κινητή ή καθηλωμένη. Αυτές οι πληροφορίες δίνουν μια πρώτη εικόνα για το αν πρόκειται για καλοήθη ή ύποπτη βλάβη.
Στη συνέχεια, η πιο συνηθισμένη απεικονιστική εξέταση είναι το υπερηχογράφημα. Είναι ανώδυνο, γρήγορο και δείχνει αν η μάζα είναι συμπαγής ή γεμάτη υγρό. Αν και συχνά δίνει αρκετές απαντήσεις, δεν είναι πάντα αρκετό. Για βαθύτερες ή πιο πολύπλοκες μάζες, ο γιατρός συνήθως συστήνει μαγνητική τομογραφία (MRI). Η μαγνητική προσφέρει λεπτομερή εικόνα για το σχήμα του όγκου και τη σχέση του με τους γύρω ιστούς.
Σε ορισμένες περιπτώσεις μπορεί να χρειαστεί αξονική τομογραφία (CT), ειδικά αν ο γιατρός θέλει να ελέγξει καλύτερα τα οστά ή αν υπάρχει υποψία για μεταστάσεις. Όμως η πιο σημαντική εξέταση για οριστική διάγνωση είναι η βιοψία. Με αυτήν λαμβάνεται δείγμα ιστού, το οποίο εξετάζεται στο μικροσκόπιο για να επιβεβαιωθεί η φύση του όγκου.
Είναι σημαντικό να θυμόμαστε ότι καμία απεικονιστική εξέταση δεν μπορεί να αντικαταστήσει τη βιοψία. Οι εξετάσεις βοηθούν να κατανοήσει ο γιατρός το μέγεθος και τα χαρακτηριστικά της μάζας, αλλά μόνο η βιοψία δίνει την τελική απάντηση για το αν είναι καλοήθης ή κακοήθης.
Με λίγα λόγια: αν βρείτε μάζα στο πόδι ή στο χέρι σας, ο σωστός δρόμος είναι να ξεκινήσετε με κλινική εξέταση και υπερηχογράφημα, να ακολουθήσετε τις οδηγίες του γιατρού και, αν χρειαστεί, να προχωρήσετε σε πιο εξειδικευμένες εξετάσεις.
Υπάρχουν σημάδια που δείχνουν ότι ο όγκος είναι σίγουρα κακοήθης;
Ένα από τα πιο συνηθισμένα ερωτήματα των ασθενών είναι αν υπάρχουν εμφανή σημάδια που να δείχνουν με βεβαιότητα ότι ένας όγκος είναι κακοήθης. Η αλήθεια είναι ότι κανένα εξωτερικό χαρακτηριστικό δεν μπορεί να δώσει σίγουρη απάντηση. Ωστόσο, υπάρχουν κάποια στοιχεία που μπορεί να αυξήσουν την υποψία και να οδηγήσουν τον γιατρό σε πιο άμεση διερεύνηση.
Ένα πρώτο ανησυχητικό σημάδι είναι η ταχεία αύξηση του μεγέθους. Μια μάζα που μεγαλώνει γρήγορα μέσα σε λίγες εβδομάδες ή μήνες πρέπει να ελεγχθεί. Αντίθετα, καλοήθεις όγκοι, όπως τα λιπώματα, συνήθως μεγαλώνουν αργά και παραμένουν σταθερά για μεγάλο χρονικό διάστημα.
Ένα άλλο χαρακτηριστικό είναι η σκληρή υφή και το γεγονός ότι ο όγκος δεν μετακινείται εύκολα όταν τον πιέζουμε. Οι καλοήθεις μάζες είναι συνήθως πιο μαλακές και κινητές, ενώ οι κακοήθεις τείνουν να είναι πιο «δεμένες» με τους γύρω ιστούς. Επίσης, αλλαγές στο δέρμα που καλύπτει τη μάζα, όπως κοκκίνισμα, έλκη ή πληγές που δεν κλείνουν, μπορεί να αποτελούν προειδοποιητικά σημάδια.
Ο πόνος δεν είναι πάντα παρών στους κακοήθεις όγκους. Πολλές φορές ένας καρκινικός όγκος αναπτύσσεται σιωπηλά, χωρίς ιδιαίτερα συμπτώματα, και γίνεται αντιληπτός μόνο από την παρουσία της μάζας. Όμως αν αρχίσει να προκαλεί πόνο ή μούδιασμα, αυτό μπορεί να οφείλεται σε πίεση νεύρων ή αγγείων.
Παρά όλα αυτά, πρέπει να τονιστεί ότι κανένα από αυτά τα σημάδια δεν είναι απόλυτο. Υπάρχουν καλοήθεις όγκοι που μεγαλώνουν ή είναι σκληροί, όπως υπάρχουν και κακοήθεις που παραμένουν ανώδυνοι και μικροί για καιρό. Η μόνη σίγουρη μέθοδος διάγνωσης είναι η βιοψία, σε συνδυασμό με τις απεικονιστικές εξετάσεις.
Συμπερασματικά, ενώ υπάρχουν ενδείξεις που μπορεί να «χτυπήσουν καμπανάκι», δεν πρέπει να βασιζόμαστε μόνο σε αυτές. Η σωστή εκτίμηση από ειδικό γιατρό και οι κατάλληλες εξετάσεις είναι αυτές που δίνουν τη βεβαιότητα για τη φύση ενός όγκου.
Πόσο σοβαρό είναι αν ο γιατρός μου πει ότι έχω σάρκωμα;
Η διάγνωση «σάρκωμα» συχνά ακούγεται τρομακτική και προκαλεί έντονο άγχος σε κάθε ασθενή. Τα σαρκώματα είναι κακοήθεις όγκοι των μαλακών μορίων και πράγματι χρειάζονται άμεση και σωστή αντιμετώπιση. Ωστόσο, το γεγονός ότι κάποιος έχει σάρκωμα δεν σημαίνει αυτόματα ότι η κατάσταση είναι χωρίς ελπίδα. Υπάρχουν πολλοί διαφορετικοί τύποι σαρκωμάτων και η συμπεριφορά τους ποικίλλει σημαντικά.
Η σοβαρότητα εξαρτάται από αρκετούς παράγοντες: το μέγεθος του όγκου, τη θέση του, τον ιστολογικό τύπο, το αν έχει δώσει μεταστάσεις και το πόσο γρήγορα αναπτύσσεται. Για παράδειγμα, κάποια σαρκώματα είναι πιο επιθετικά, ενώ άλλα αναπτύσσονται αργά και ανταποκρίνονται καλύτερα στη θεραπεία. Αυτό σημαίνει ότι κάθε περίπτωση είναι μοναδική και η πρόγνωση δεν μπορεί να γενικευθεί.
Η βασική θεραπευτική στρατηγική είναι η χειρουργική αφαίρεση του όγκου με ευρέα υγιή όρια, ώστε να μην μείνουν υπολειπόμενα καρκινικά κύτταρα. Σε πολλές περιπτώσεις η επέμβαση συνδυάζεται με ακτινοθεραπεία πριν ή μετά, για να μειωθεί ο κίνδυνος υποτροπής. Σε πιο προχωρημένα στάδια ή σε ιδιαίτερα επιθετικούς τύπους, μπορεί να χρειαστεί και χημειοθεραπεία ή πιο σύγχρονες θεραπείες, όπως στοχευμένες θεραπείες ή ανοσοθεραπείες.
Το πιο σημαντικό για έναν ασθενή που ακούει αυτή τη διάγνωση είναι να μην μείνει μόνος του με τον φόβο του τι θα του συμβεί. Τα σαρκώματα είναι σπάνια και χρειάζονται αντιμετώπιση από εξειδικευμένα κέντρα με εμπειρία σε τέτοιους όγκους. Εκεί, μια ομάδα ειδικών (χειρουργοί, ογκολόγοι, ακτινοθεραπευτές) σχεδιάζει εξατομικευμένο πλάνο θεραπείας για κάθε ασθενή ξεχωριστά.
Παρά τη σοβαρότητα της διάγνωσης, πολλοί ασθενείς με σάρκωμα καταφέρνουν να θεραπευτούν ή να ζήσουν πολλά χρόνια με καλή ποιότητα ζωής. Το κλειδί είναι η έγκαιρη διάγνωση, η σωστή θεραπεία και η συνεχής παρακολούθηση. Έτσι, ενώ το σάρκωμα είναι μια σοβαρή νόσος, δεν σημαίνει ότι δεν υπάρχει ελπίδα – αντιθέτως, με τη σωστή ιατρική φροντίδα οι πιθανότητες επιβίωσης αλλά και ποιοτικής ζωής βελτιώνονται σημαντικά.