ΕΝΟΤΗΤΕΣ
Γράφει ο Δρ. Ιωάννης Δοντάς
Χειρουργός – Πρωκτολόγος – Στρατιωτικός Ιατρός
Master Surgeon in Surgical Proctology
Διευθυντής Laser Surgery
Τι είναι τα Κονδυλώματα Πρωκτού
Τα κονδυλώματα του πρωκτού είναι ογκίδια που αναπτύσσονται μέσα στον πρωκτό ή γύρω από αυτόν. Οφείλονται σε λοίμωξη από τον ιό των ανθρώπινων θηλωμάτων (Human Papilloma Virus – HPV). Αρχικά είναι πολύ μικρά και δεν διακρίνονται με το ανθρώπινο μάτι. Με το χρόνο όμως μεγαλώνουν, γίνονται ορατά και ψηλαφητά, αρκετά συχνά είναι ενοχλητικά προκαλώντας συμπτώματα και κάποιες φορές μπορεί να εξελιχθούν σε γιγαντιαία κονδυλώματα που καλύπτουν όλη την περιοχή του εσωτερικού του πρωκτού και του περιπρωκτικού δέρματος.
Όταν υπάρχουν κονδυλώματα στο δέρμα γύρω από τον πρωκτό υπάρχει μεγάλη πιθανότητα συνύπαρξης κονδυλωμάτων και στο εσωτερικό του πρωκτού. Για αυτό το λόγο ο έλεγχος σε κάποιον άνθρωπο που έχει εμφανίσει κονδυλώματα περιπρωκτικά θα πρέπει να γίνεται και στο εσωτερικό του πρωκτού με σκοπό την πλήρη θεραπεία του προβλήματος. Όπως έχει διευκρινιστεί από επιστημονικές μελέτες, ο ιός HPV μολύνει τα κύτταρα του πρωκτού, αλλά όχι και τα κύτταρα του εντέρου. Για αυτό το λόγο τα κονδυλώματα εκτείνονται σε μία απόσταση 5-7cm από τον πρωκτό και όχι πιο βαθιά.
Ο ιός HPV εκτός από τα κονδυλώματα του πρωκτού προκαλεί σε κάποιους ανθρώπους και προκαρκινικές βλάβες στον πρωκτό που ονομάζονται δυσπλασίες. Εάν αυτές δεν αντιμετωπισθούν, υπάρχει η πιθανότητα (περίπου 10-15% μέσα σε 3-5 χρόνια) να εξελιχθούν σε καρκίνο του πρωκτού. Και ενώ τα περισσότερα κονδυλώματα μπορούν να διαγνωστούν σχετικά εύκολα με απλή πρωκτοσκόπηση, οι δυσπλασίες του πρωκτού είναι σχεδόν αδύνατο να ανευρεθούν με τον ίδιο τρόπο διότι είναι μικροσκοπικές, επίπεδες και το χρώμα τους είναι παρόμοιο με αυτό του φυσιολογικού πρωκτικού βλεννογόνου. Για τον λόγο αυτόν όσοι ασθενείς έχουν κονδυλώματα στον πρωκτό, πρέπει να υποβάλλονται σε πρωκτοσκόπηση υψηλής ευκρίνειας (High Resolution Anoscopy) με χρήση οξικού οξέος, δηλαδή ενός ειδικού υγρού που χρωματίζει τις δυσπλασίες και επιτρέπει την αναγνώρισή τους με το μικροσκόπιο. Για τους παραπάνω λόγους η κολονοσκόπηση, η ορθοσκόπηση και η απλή πρωκτοσκόπηση δεν έχουν θέση στην αναγνώριση των βλαβών που προκαλούνται από τον HPV (κονδυλώματα και ιδιαίτερα δυσπλασίες πρωκτού).
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Επίσης θα πρέπει να γίνει κατανοητό πως δεν έχει κανένα νόημα ο καυτηριασμός μόνο των περιπρωκτικών κονδυλωμάτων. Πρέπει, όπως προαναφέρθηκε, πάντα να αναζητούνται και τα ενδοπρωκτικά κονδυλώματα όπως και οι δυσπλασίες του πρωκτού με Πρωκτοσκόπηση Υψηλής Ευκρίνειας γιατί αλλιώς οι ενδοπρωκτικές βλάβες που δεν αντιμετωπίζονται αποτελούν μία δεξαμενή του ιού HPV, η οποία μεταδίδει συνεχώς ιικό φορτίο προς τα έξω προκαλώντας συχνές υποτροπές. Επιπρόσθετα όταν υπάρχουν κονδυλώματα στον πρωκτό θα πρέπει να γίνεται έλεγχος και για κονδυλώματα στο πέος, στο αιδοίο και στο στόμα.
Γιατί να επιλέξω τον Δρ. Ιωάννη Δοντά;
Ο Δρ. Ιωάννης Δοντάς είναι ένας έμπειρος χειρουργός πρωκτολόγος, με εξειδίκευση στη διάγνωση και τη θεραπεία παθήσεων του πρωκτού και του πυελικού εδάφους. Η δέσμευσή του για την παροχή άριστης ιατρικής φροντίδας, η πολυετής του εμπειρία και η προσήλωσή του στην καινοτομία, τον καθιστούν έναν από τους κορυφαίους ειδικούς στον τομέα του.
Ο Δρ. Δοντάς έχει πραγματοποιήσει πληθώρα χειρουργικών επεμβάσεων τόσο στον δημόσιο όσο και στον ιδιωτικό τομέα, καθώς και έναν μεγάλο αριθμό σύγχρονων χειρουργικών αποκαταστάσεων στο εξωτερικό. Η μεγάλη του εμπειρία και η υψηλή επιστημονική κατάρτιση, σε συνδυασμό με τη συνεχή εκπαίδευσή του σε μεγάλα κέντρα χειρουργικής στην Ελλάδα και το εξωτερικό, τον καθιστούν έναν από τους κορυφαίους χειρουργούς στην Ελλάδα.
Έχοντας εκπαιδευτεί σε μεγάλα και εξειδικευμένα ιατρικά κέντρα του εξωτερικού, ο Δρ. Δοντάς εφαρμόζει σύγχρονες, ελάχιστα επεμβατικές τεχνικές, όπως η χειρουργική με Laser, οι οποίες μειώνουν την ανάγκη για εκτεταμένες επεμβάσεις και προσφέρουν ταχύτερη αποκατάσταση, λιγότερο πόνο και άριστα αισθητικά αποτελέσματα. Η εξειδίκευσή του περιλαμβάνει θεραπείες για παθήσεις όπως κονδυλώματα πρωκτού, αιμορροΐδες, ραγάδες, περιεδρικά συρίγγια και κύστεις κόκκυγα, προσαρμοσμένες στις ανάγκες του κάθε ασθενή.
Ο Δρ. Δοντάς έχει συγκεντρώσει πάνω από 1000 κριτικές από ασθενείς του σε πλατφόρμες όπως το Google, το Facebook και το Doctor Anytime. Αυτές οι δημόσιες κριτικές αντικατοπτρίζουν την υψηλή ποιότητα της φροντίδας που προσφέρει και την εμπιστοσύνη των ασθενών του, επιβεβαιώνοντας την αφοσίωσή του στη φροντίδα της υγείας τους.
Ο Δρ. Ιωάννης Δοντάς είναι ο πρώτος Χειρουργός στην Ευρώπη και στην Αμερική που έχει πιστοποιηθεί ως Master Surgeon in Surgical Proctology δηλαδή ως Χειρουργός Υψηλής Εξειδίκευσης στην Χειρουργική Πρωκτολογία από τον Διεθνή Φορέα Χειρουργικών Πιστοποιήσεων Surgical Review Corporation (SRC).
Η συγκεκριμένη πιστοποίηση είναι μία ιδιαίτερα σημαντική διεθνής διάκριση στον τομέα της πρωκτολογίας και αναδεικνύει την εξειδίκευσή του, την εμπειρία του και τη διαρκή προσήλωσή του στην παροχή ασφαλούς, σύγχρονης και υψηλού επιπέδου χειρουργικής φροντίδας σε ασθενείς με παθήσεις του πρωκτού και της περιπρωκτικής χώρας.
Με ένα σύγχρονα εξοπλισμένο ιατρείο και την πεποίθηση ότι η σωστή ενημέρωση και η ανοιχτή επικοινωνία με τον ασθενή είναι το κλειδί για την αποτελεσματική θεραπεία, ο Δρ. Δοντάς εξηγεί σε βάθος όλες τις επιλογές θεραπείας και προσαρμόζει το πλάνο στις ανάγκες του κάθε ασθενή. Αν αναζητάτε έναν χειρουργό με εμπειρία, υψηλό αίσθημα ευθύνης και σύγχρονη ανθρωποκεντρική προσέγγιση στην ιατρική, ο Δρ. Ιωάννης Δοντάς αποτελεί την ιδανική επιλογή για την προάσπιση της υγείας σας και τη θεραπεία του προβλήματός σας.
Ο ιός HPV

Οι τύποι αυτοί χωρίζονται σε 2 κατηγορίες. Η πρώτη κατηγορία περιλαμβάνει τους ιούς χαμηλού κινδύνου (low risk) που προκαλούν τα κονδυλώματα και τις χαμηλόβαθμες ενδοεπιθηλιακές βλάβες (Low-Grade Squamous Intraepithelial Lesions, LSIL) που πλέον θεωρείται ότι δεν εξελίσσονται σε κακοήθεια. Οι τύποι χαμηλής επικινδυνότητας είναι οι 6, 11, 42, 43, 44, 54, 61, 70, 72 και 81. Οι πιο συχνοί από αυτούς είναι οι 6 και 11, οι οποίοι ευθύνονται για το 90% των κονδυλωμάτων. Στην δεύτερη κατηγορία υπάγονται οι τύποι υψηλού κινδύνου (high risk), οι οποίοι προκαλούν τις υψηλόβαθμες ενδοεπιθηλιακές βλάβες ή δυσπλασίες του πρωκτού (High-Grade Squamous Intraepithelial Lesions, HSIL), οι οποίες θεωρούνται προακρκινικές όπως επίσης και τον καρκίνο του πρωκτού (Squamous Cell Carcinoma, SCC). Οι τύποι υψηλής επικινδυνότητας είναι οι 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 και 82. Από αυτούς οι 16 και 18 ανευρίσκονται πιο συχνά σε περιπτώσεις δυσπλασιών ή καρκίνου του πρωκτού.
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Ο ιός HPV μεταδίδεται από άνθρωπο σε άνθρωπο κατά κανόνα με τη σεξουαλική επαφή. Όμως η σεξουαλική επαφή δεν είναι ο μόνος τρόπος μόλυνσης με τον ιό καθώς ο ιός μπορεί επίσης να μεταδοθεί και με απλή επαφή του δέρματος ή των βλεννογόνων, με την επαφή με υγρά μολυσμένου ατόμου ή ακόμη και με αντικείμενα επάνω στα οποία βρίσκεται ο ιός (π.χ. σεξουαλικά βοηθήματα). Για αυτούς τους λόγους η χρήση προφυλακτικού είναι απαραίτητη, όμως δεν προσφέρει πλήρη προστασία απέναντι στη μόλυνση με τον HPV. Τέλος ο ιός μπορεί να μεταδοθεί στον ίδιο άνθρωπο από κάποια περιοχή σε μία άλλη (π.χ. από τα γεννητικά όργανα στον πρωκτό και αντίστροφα) με την τριβή, το ξύσιμο ή ακόμη και με το σκούπισμα μετά την κένωση.
Για τους παραπάνω λόγους όταν ένας άντρας ή μία γυναίκα έχουν κονδυλώματα στα γεννητικά όργανα θα πρέπει να εξετάζονται και στον πρωκτό από εξειδικευμένο ιατρό. Επίσης πάντα θα πρέπει να εξετάζονται και οι σύντροφοι των ανθρώπων που εμφάνισαν κονδυλώματα για να γίνεται συνολική αντιμετώπιση του προβλήματος, με σκοπό τη μείωση των υποτροπών. Διαφορετικά ο ένας σύντροφος που δεν έχει θεραπευτεί λειτουργεί ως πηγή μετάδοσης του ιού προς τον άλλο σύντροφο.
Ποιοι κινδυνεύουν να εμφανίσουν Κονδυλώματα Πρωκτού
Τα κονδυλώματα του πρωκτού, όπως και η μόλυνση με τον ιό HPV είναι πάρα πολύ συχνά τόσο στους άντρες όσο και στις γυναίκες. Μεγαλύτερες πιθανότητες να εμφανίσουν πρωκτικά κονδυλώματα έχουν άντρες και γυναίκες που:
- Δεν χρησιμοποιούν προφυλακτικό κατά τη διάρκεια των σεξουαλικών επαφών
- Έχουν πολλαπλούς ερωτικούς συντρόφους
- Έχουν πρωκτικές σεξουαλικές επαφές
- Έχουν ή είχαν σεξουαλικές επαφές με άτομο μολυσμένο με τον ιό
- Ξεκίνησαν σε μικρή ηλικία τις σεξουαλικές επαφές
- Δεν έχουν ισχυρό ανοσοποιητικό σύστημα (οροθετικοί HIV, μεταμοσχευμένοι, ασθενείς που λαμβάνουν σε χρόνια βάση ανοσοκατασταλτικά ή κορτιζόνη για διάφορα νοσήματα κλπ)
- Καπνίζουν
Επίσης όλες οι γυναίκες με δυσπλασίες ή καρκίνο του κατώτερου γεννητικού συστήματος (τραχήλου μήτρας, κόλπου ή αιδοίου) έχουν αυξημένες πιθανότητες εμφάνισης HPV βλαβών και στον πρωκτό.
Τέλος τα κονδυλώματα όπως και οι δυσπλασίες του πρωκτού αποτελούν σοβαρό πρόβλημα για τους gay οροθετικούς καθώς σε αυτή την ομάδα συνυπάρχουν το αυξημένο ποσοστό HPV μόλυνσης και η ανοσοκαταστολή που δίνει την ευκαιρία στο DNA του ιού να ενσωματωθεί στο DNA του πρωκτικού επιθηλίου και να προκαλέσει κυτταρικές βλάβες.
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Κονδυλώματα Πρωκτού: Πώς Μοιάζουν;
Τα κονδυλώματα πρωκτού μοιάζουν με μικρές κρεατοελιές οι οποίες μπορούν να εμφανιστούν σε ποικίλους χρωματισμούς – είτε στο χρώμα του δέρματος είτε σε καφέ, μωβ και ροζ αποχρώσεις. Το σχήμα τους μπορεί να συγκριθεί με αυτό των θηλωμάτων, εντούτοις το μέγεθος τους κυμαίνεται από μικροσκοπικό (μη εντοπίσιμο) έως και 10 με 12 εκατοστά. Σε περιπτώσεις όπου ο όγκος των κονδυλωμάτων πρωκτού έχει αυξηθεί υπερβολικά, είναι πιθανή η απόφραξη της πρωκτικής περιοχής, δημιουργώντας σημαντικά προβλήματα στον ασθενή τα οποία χρήζουν άμεσης αντιμετώπισης.
Τα κονδυλώματα πρωκτού αναπτύσσονται συνήθως σε συστάδες και μπορεί να επεκταθούν σε άλλα σημεία που γειτνιάζουν με την πρωκτική περιοχή (κόλπος, ουρήθρα κ.α.). Συχνά προκαλούν φαγούρα και αίσθημα καύσου στην περιοχή του πρωκτού ενώ, σε ορισμένες περιπτώσεις, οι δερματικές βλάβες μπορεί να οδηγήσουν σε αιμορραγία.
Κονδυλώματα Πρωκτού – Συμπτώματα

- Φαγούρα-κνησμός στον πρωκτό
- Αιμορραγία
- Έκκριση υγρών
- Αίσθημα πληρότητας του πρωκτού
- Αίσθημα ατελούς κένωσης
Εσωτερικά Κονδυλώματα Πρωκτού
Μία μεγάλη μερίδα ασθενών έχουν κονδυλώματα στο εσωτερικό του πρωκτικού σωλήνα (ενδοπρωκτικά κονδυλώματα). Αυτά τα κονδυλώματα είναι δύσκολο να ανιχνευθούν από τον ίδιο τον ασθενή. Συνήθως η αναγνώρισή τους επιτυγχάνεται με την εισαγωγή του δακτύλου του ασθενούς εντός του πρωκτικού σωλήνα, όπου ψηλαφώνται ως μικρά ή μεγαλύτερα ογκίδια εντός του πρωκτού. Κάποιες άλλες φορές μπορεί μία κένωση να τα τραυματίσει ελαφρώς και να υπάρχει μικρή απώλεια αίματος μετά την κένωση. Συχνά συνυπάρχει κνησμός στην είσοδο του πρωκτού και ένα αίσθημα ύπαρξης ξένου σώματος στην περιοχή.
Τα εσωτερικά κονδυλώματα πρωκτού εμφανίζονται πολύ συχνά σε άντρες και γυναίκες που έχουν πρωκτικές σεξουαλικές επαφές, αλλά μπορούν να αναπτυχθούν και σε straight άνδρες και γυναίκες (σπανιότερα). Η μετάδοση μπορεί να γίνει είτε μέσω πρωκτικής επαφής (σε gay άνδρες και γυναίκες που εφαρμόζουν σεξ από τον πρωκτό), είτε μέσω άλλων οδών μετάδοσης σε straight άνδρες και γυναίκες που δεν έχουν πρωκτικές επαφές (μετάδοση από τη γεννητική περιοχή προς τον πρωκτό, μέσω υγρών, αφής, τριψίματος, σκουπίσματος, ιδρώτα, ξυσίματος, σκουπίσματος κλπ). Επίσης τα ίδια τα μολυσμένα κύτταρα μέσω της αναπαραγωγής τους μπορούν σταδιακά να μεταναστεύσουν προς το εσωτερικό του πρωκτικού σωλήνα.
Δυσπλασίες Πρωκτού
Όπως προαναφέρθηκε εκτός από τα κονδυλώματα ο HPV προκαλεί και δυσπλασίες στον πρωκτό. Αυτές οι βλάβες είναι υψηλόβαθμες ενδοεπιθηλιακές βλάβες και θεωρούνται προκαρκινικές. Δυστυχώς οι βλάβες αυτές συνήθως δεν προκαλούν συμπτώματα και ανευρίσκονται δύσκολα γιατί είναι επίπεδες και μαλακές στην ψηλάφηση. Οι βλάβες αυτές αν αφεθούν χωρίς θεραπεία θα εξελιχθούν σε κακοήθεια σε ένα ποσοστό περίπου 10-15% μέσα σε 3-5 χρόνια. Κατά συνέπεια ο μόνος τρόπος να ανευρεθούν και να αντιμετωπιστούν σωστά είναι η πρωκτοσκόπηση υψηλής ευκρίνειας με τη χρήση οξικού οξέος. Η εξέταση αυτή θα πρέπει να γίνεται σε όλους τους ασθενείς που εμφανίζουν περιπρωκτικά ή ενδοπρωκτικά κονδυλώματα.
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Κονδυλώματα Πρωκτού – Διάγνωση
Ο καταλληλότερος ιατρός που μπορεί να κάνει έγκυρη και υπεύθυνη διάγνωση τόσο των ενδοπρωκτικών όσο και των περιπρωκτικών κονδυλωμάτων είναι ο εξειδικευμένος χειρουργός – πρωκτολόγος. Όλοι οι άνθρωποι που παρουσιάζουν κονδυλώματα πρωκτού θα πρέπει να υποβάλλονται στις παρακάτω διαγνωστικές εξετάσεις:
- Επισκόπηση της περιπρωκτικής χώρας. Η συγκεκριμένη εξέταση είναι σύντομη και με αυτήν ο εξειδικευμένος ιατρός μπορεί πολύ εύκολα να διαγνώσει τα κονδυλώματα που εντοπίζονται στην περιπρωκτική χώρα, αλλά και να τα διαφοροδιαγνώσει από άλλες παθήσεις που η κλινική τους εικόνα παρουσιάζει κάποιες ομοιότητες με αυτή των κονδυλωμάτων, όπως οι αιμορροΐδες, τα πρωκτικά θηλώματα, η ραγάδα δακτυλίου, το περιεδρικό συρίγγιο, η διαπυητική ιδρωταδενίτιδα του πρωκτού, ο έρπητας πρωκτού, η σύφιλη πρωκτού και οι φαγέσωρες του περιπρωκτικού δέρματος.
- Κυτταρολογική εξέταση του πρωκτού (Test Pap Πρωκτού). Πρόκειται για εξέταση παρόμοια με το Test Pap που κάνουν οι γυναίκες για την πρόληψη του καρκίνου του τραχήλου της μήτρας. Όλοι όσοι εμφανίζουν περιπρωκτικά ή ενδοπρωκτικά κονδυλώματα (άντρες και γυναίκες) πρέπει να υποβληθούν σε Test Pap πρωκτού για την πρόληψη του καρκίνου του πρωκτού. Ο καρκίνος του πρωκτού οφείλεται σε ένα ποσοστό 90-93% στον ίδιο ιό (HPV) που προκαλεί και τα κονδυλώματα. Το Test Pap του πρωκτού είναι μία διαδικασία απλή, σύντομη (διαρκεί περίπου 2min) και ανώδυνη που μπορεί να διαγνώσει τις πρώιμες βλάβες του πρωκτού (δυσπλασίες) σε ομάδες υψηλού κινδύνου.
- Δακτυλική εξέταση του πρωκτού. Κατά τη διάρκεια της δακτυλικής εξέτασης ο εξειδικευμένος πρωκτολόγος θα ψάξει για βλάβες που μπορούν να ψηλαφηθούν στην περιοχή του πρωκτού. Είναι πολύ σημαντικό να ελέγχονται λεπτομερειακά όλα τα τεταρτημόρια του πρωκτικού σωλήνα έτσι ώστε να μην διαφύγει η αναγνώριση κάποιας ύποπτης βλάβης. Επίσης με τη δακτυλική εξέταση ελέγχεται η τονικότητα του σφιγκτηριακού μηχανισμού, όπως και ο προστάτης αδένας στους άντρες.
- Πρωκτοσκόπηση υψηλής ευκρίνειας (High Resolution Anoscopy – HRA). Η συγκεκριμένη εξέταση είναι πολύ εξειδικευμένη και εκτελείται από πολύ λίγους ιατρούς σε όλο τον κόσμο (κυρίως στις Ηνωμένες Πολιτείες της Αμερικής και σε λίγες χώρες της Ευρώπης). Εφαρμόζεται με σκοπό την ανεύρεση προκαρκινικών βλαβών και κονδυλωμάτων στο εσωτερικό του πρωκτού. Κατά τη διάρκειά της εμποτίζεται ο βλεννογόνος του πρωκτού και της περιπρωκτικής χώρας με διαλύματα οξικού οξέος και Lugol και αναζητούνται με τη χρήση ειδικού μικροσκοπίου προκαρκινικές βλάβες (δυσπλασίες, High-Grade Squamous Intraepithelial Lesions, HSIL). Εάν ανευρεθούν τέτοιες βλάβες λαμβάνεται βιοψία από όλες για να υπάρχει και ιστολογική επιβεβαίωση της διάγνωσης. Εάν κάποια βιοψία είναι θετική για δυσπλασία, η πρωκτοσκόπηση υψηλής ευκρίνειας επαναλαμβάνεται για να γίνει καυτηριασμός με Laser των ιστολογικά επιβεβαιωμένων δυσπλασιών του πρωκτού και της περιπρωκτικής χώρας. Επίσης μέσω της πρωκτοσκόπησης υψηλής ευκρίνειας ανευρίσκονται και καυτηριάζονται ακόμη και τα πιο μικροσκοπικά κονδυλώματα. Σε αυτό το σημείο θα πρέπει να αναφερθεί ότι η απλή πρωκτοσκόπηση, η ορθοσκόπηση και η κολονοσκόπηση δεν είναι κατάλληλες εξετάσεις για τη διάγνωση των δυσπλασιών του πρωκτού γιατί οι περισσότερες από αυτές τις βλάβες δεν είναι αναγνωρίσιμες με τις παραπάνω εξετάσεις. Η μόνη εξέταση που μπορεί να τις αναγνωρίσει επαρκώς είναι η πρωκτοσκόπηση υψηλής ευκρίνειας, που χρησιμοποιεί κατάλληλες χρώσεις του πρωκτικού βλεννογόνου και μικροσκόπιο.
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Κονδυλώματα Πρωκτού – Θεραπεία
Η θεραπεία των κονδυλωμάτων του πρωκτού για να είναι αποτελεσματική θα πρέπει να περιλαμβάνει την αντιμετώπιση τόσο των περιπρωκτικών, όσο και των ενδοπρωκτικών κονδυλωμάτων, όπως επίσης και την ανίχνευση και αντιμετώπιση των προκαρκινικών δυσπλασιών του πρωκτού και της περιπρωκτικής χώρας. Όλες οι παραπάνω βλάβες έχουν κοινό αιτιολογικό παράγοντα τον ιό HPV και επομένως η αντιμετώπισή τους πρέπει να είναι ενιαία από εξειδικευμένο χειρουργό-πρωκτολόγο. Η αντιμετώπιση των βλαβών που οφείλονται στη λοίμωξη με τον ιό HPV (κονδυλωμάτων και δυσπλασιών) πρέπει να γίνεται με την Πρωκτοσκόπηση Υψηλής Ευκρίνειας (High Resolution Anoscopy, HRA). Πρόκειται για μία διαδικασία, η οποία απαιτεί εκπαίδευση, εξειδίκευση και εμπειρία. Ο Πρωκτολόγος Δρ. Ιωάννης Δοντάς είναι από τους πρώτους ιατρούς που την εφάρμοσε στην Ελλάδα, έπειτα από εκπαίδευση στις Ηνωμένες Πολιτείες της Αμερικής.
Πρέπει να τονιστεί πάλι ότι η κολονοσκόπηση, η ορθοσκόπηση και η απλή πρωκτοσκόπηση είναι ακατάλληλες εξετάσεις για την αναγνώριση και θεραπεία των δυσπλασιών και των κονδυλωμάτων του πρωκτού, καθώς οι βλάβες αυτές πολλές φορές είναι μικροσκοπικές και δεν είναι αναγνωρίσιμες χωρίς τη χρήση μικροσκοπίου. Επίσης είναι σημαντικό να γίνει χρώση του πρωκτικού βλεννογόνου και των HPV βλαβών με διαλύματα οξικού οξέος και Lugol για να χαρακτηρισθούν σωστά και να αντιμετωπιστούν. Κατά συνέπεια η μόνη κατάλληλη διαδικασία διάγνωσης και θεραπείας όλων των HPV βλαβών είναι η πρωκτοσκόπηση υψηλής ευκρίνειας.
Τα κονδυλώματα θα πρέπει να αναζητούνται ενδελεχώς με τη χρήση ειδικού μικροσκοπίου και να αφαιρούνται χειρουργικά ή να καυτηριάζονται. Υπάρχουν διάφορες μέθοδοι καυτηριασμού: ηλεκτροδιαθερμία, κρυοπηξία, Laser, Argon Plasma, ραδιοσυχνότητες, υπέρηχοι, Hyfrecation, υπέρυθρη ακτινοβολία κλπ. Σημασία δεν έχει τόσο η μέθοδος με την οποία γίνεται ο καυτηριασμός καθώς όλες οι παραπάνω τεχνικές έχουν παρόμοια αποτελέσματα. Ο πιο σημαντικός παράγοντας για την επιτυχημένη αντιμετώπιση των κονδυλωμάτων και των δυσπλασιών του πρωκτού είναι η εμπειρία του χειρουργού-πρωκτολόγου που την εκτελεί.
Η πιο σύγχρονη μέθοδος για την θεραπεία των κονδυλωμάτων του πρωκτού είναι η εξάχνωσή τους με Laser διοξειδίου του άνθρακα (Laser CO2). Μετά την εξάχνωση γίνεται απόξεση των ιστικών υπολειμμάτων για απομακρυνθούν από το πρωκτικό επιθήλιο. Η συγκεκριμένη τεχνική είναι από τις πιο ασφαλείς, ανώδυνες και αναίμακτες που υπάρχουν και είναι η τεχνική που κατ’ εξοχήν εκτελείται στην Κλινική Laser Surgery πάντα υπό την καθοδήγηση μικροσκοπίου για να αναγνωριστούν και να εξαλειφθούν ακόμα και οι πιο μικροσκοπικές βλάβες. Η διαδικασία της καταστροφής των κονδυλωμάτων συνήθως απαιτεί κάποιο είδος αναισθησίας. Στο 95% των περιπτώσεων αρκεί η τοπική αναισθησία. Όμως σε ασθενείς με εκτεταμένες βλάβες μπορεί να χρειαστεί ραχιαία αναισθησία σε συνδυασμό με μέθη ή ακόμη και γενική αναισθησία.
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Το μεγαλύτερο ποσοστό των ασθενών μπορεί να αντιμετωπισθεί σε μία συνεδρία. Υπάρχουν όμως και ασθενείς με πολύ εκτεταμένες βλάβες ενδοπρωκτικά που είναι επικίνδυνο να καυτηριαστούν όλες μαζί, γιατί αυξάνεται σημαντικά ο κίνδυνος στένωσης του πρωκτού. Η στένωση του πρωκτού είναι μία σοβαρή επιπλοκή του καυτηριασμού των κονδυλωμάτων και για να μειωθεί ο κίνδυνος να συμβεί θα πρέπει η αντιμετώπιση των κονδυλωμάτων του πρωκτού να εκτελείται από έμπειρο και εξειδικευμένο χειρουργό-πρωκτολόγο. Όταν οι βλάβες καλύπτουν μεγάλη έκταση του πρωκτικού επιθηλίου είναι αναγκαίο, για την ασφάλεια του ασθενούς, η θεραπεία να πραγματοποιείται σταδιακά σε 2 ή 3 συνεδρίες. Η κάθε συνεδρία θα πρέπει να απέχει χρονικά από την προηγούμενη 2-3 μήνες, για να δοθεί η δυνατότητα στον οργανισμό να επουλώσει τα τραύματα που έχουν δημιουργηθεί. Έτσι μειώνεται το ενδεχόμενο μετεγχειρητικής στένωσης του πρωκτού.
Μετά τον καυτηριασμό των HPV βλαβών (κονδυλωμάτων και δυσπλασιών) συνήθως υπάρχει ήπιος πόνος για λίγες ημέρες, ο οποίος βελτιώνεται πολύ με απλά παυσίπονα. Οι περισσότεροι ασθενείς επιστρέφουν στην εργασία τους και στο καθημερινό τους πρόγραμμα την επόμενη ημέρα. Είναι λογικό και αναμενόμενο να υπάρχει εκροή μικρής ποσότητας αίματος και υγρού για λίγες ημέρες.
Ακόμα και σε πολύ έμπειρα χέρια κάποιες φορές τα κονδυλώματα του πρωκτού υποτροπιάζουν καθώς οφείλονται σε λοίμωξη από τον ιό HPV. Για αυτό το λόγο είναι απαραίτητος ο επανέλεγχος της περιοχής ανά τακτά χρονικά διαστήματα, τα οποία εξαρτώνται από διάφορους παράγοντες (επίπεδο ανοσοεπάρκειας, ατομικό ιστορικό, παράγοντες κινδύνου κλπ). Η συχνότητα της επανεξέτασης καθορίζεται από τον ιατρό και συνήθως είναι κάθε 1-3 μήνες για 1 έτος.
Εκτός από τον καυτηριασμό με κάποια μορφή ενέργειας υπάρχουν και κάποιες χημικές ουσίες που χρησιμοποιούνται για την αντιμετώπιση των κονδυλωμάτων και γενικότερα των HPV βλαβών. Τo τριχλωροξικό οξύ, το οποίο προκαλεί χημικό καυτηριασμό των κονδυλωμάτων χρησιμοποιείται σε κάποιες περιπτώσεις μεμονωμένων βλαβών που είναι μικρές σε μέγεθος, αλλά συνήθως απαιτεί περισσότερες από μία συνεδρίες. Άλλες ουσίες που τροποποιούν τη δράση του ανοσοποιητικού συστήματος και μπορούν να χρησιμοποιηθούν σε διάφορες περιπτώσεις είναι η ιμικουιμόδη, η 5-φθοριοουρακίλη και οι σινεκατεχίνες. Τέλος το τζελ ποδοφυλλοτοξίνης αποτελεί έναν παράγοντα που μπορεί να χρησιμοποιηθεί σε επιλεγμένους ασθενείς. Καλό είναι να αποφεύγονται αλοιφές και κρέμες που περιέχουν κορτιζόνη γιατί η συγκεκριμένη ουσία αποδυναμώνει το ανοσοποιητικό σύστημα δίνοντας τη δυνατότητα στον HPV να αναπτυχθεί και να προκαλέσει νέες βλάβες.
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Κονδυλώματα Πρωκτού και Πρόληψη

Μία πολύ σημαντική παράμετρος πρόληψης των πρωκτικών κονδυλωμάτων είναι η υιοθέτηση σεξουαλικών πρακτικών χαμηλού κινδύνου, όπως η μείωση της συχνότητας εναλλαγής ερωτικών συντρόφων, η αποφυγή πρωκτικών σεξουαλικών επαφών, η αποφυγή μόλυνσης με τους ιούς HIV και HPV εν γένει καθώς και η χρήση του προφυλακτικού σε κάθε είδος σεξουαλικής επαφής. Εντούτοις θα πρέπει να γίνει κατανοητό ότι η χρήση του προφυλακτικού δεν προστατεύει πλήρως από τη μετάδοση του ιού, καθώς ο HPV μπορεί να μεταδοθεί και με την άμεση σωματική επαφή, ή ακόμα και με την επαφή με άλλα αντικείμενα. Ως γνωστόν ο HPV μπορεί να βρίσκεται και στην περιγεννητική ή περιπρωκτική περιοχή που δεν καλύπτονται από το προφυλακτικό, οπότε η μετάδοση του ιού είναι πιθανή με αυτές τις οδούς. Τέλος η διακοπή του καπνίσματος συμβάλλει στην ενδυνάμωση του ανοσοποιητικού συστήματος και μειώνει τις πιθανότητες να εμφανιστούν κονδυλώματα.
Συχνές ερωτήσεις για τα Κονδυλώματα Πρωκτού
Έχω βγάλει κονδυλώματα στον πρωκτό. Κινδυνεύω να πάθω και καρκίνο του πρωκτού στο μέλλον;
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Ποιες ομάδες πληθυσμού κινδυνεύουν περισσότερο να εμφανίσουν κονδυλώματα στον πρωκτό;
- Οι gay
- Οι γυναίκες που έχουν πρωκτικές σεξουαλικές επαφές
- Οι οροθετικοί
- Όσοι καπνίζουν
- Όσοι εναλλάσσουν συχνά τους ερωτικούς τους συντρόφους
- Όσοι δεν χρησιμοποιούν προφυλακτικό κατά τη διάρκεια των σεξουαλικών επαφών
- Όσοι χρησιμοποιούν σεξουαλικά βοηθήματα
- Όσοι λαμβάνουν ανοσοκατασταλτική αγωγή
- Όσοι χρησιμοποιούν κρέμες ή αλοιφές κορτιζόνης στον πρωκτό
Με ποιους τρόπους μπορώ να κολλήσω τον ιό HPV στον πρωκτό;
Ποιες βλάβες μπορεί να προκαλέσει ο ιός HPV στον πρωκτό;
- Τους τύπους χαμηλού κινδύνου (Low risk). Η λοίμωξη με αυτούς τους τύπους συνήθως προκαλεί τα κονδυλώματα και τις χαμηλόβαθμες ενδοεπιθηλιακές βλάβες του πρωκτού (Low-Grade Squamous Intraepithelial Lesions – LSIL). Αυτές οι βλάβες θεωρείται ότι δεν εξελίσσονται σε κακοήθεια, αλλά με την πάροδο του χρόνου μπορούν να εξελιχθούν σε υψηλόβαθμες βλάβες.
- Τους τύπους υψηλού κινδύνου (high risk), η λοίμωξη με τους οποίους μπορεί να οδηγήσει στην ανάπτυξη υψηλόβαθμων ενδοεπιθηλιακών βλαβών ή δυσπλασιών στον πρωκτό (High-Grade Squamous Intraepithelial Lesions – HSIL). Αυτές οι βλάβες θεωρούνται προκαρκινικές και εάν αφεθούν χωρίς θεραπεία, υπάρχει η πιθανότητα (10-15%) να εξελιχθούν σε πλακώδη καρκίνο του πρωκτού (Squamous Cell Carcinoma – SCC) μέσα σε 3-5 χρόνια.
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Τι μπορώ να κάνω για να προστατευτώ από τον ιό;
Υπάρχει πιθανότητα ο ιός HPV να αναπτυχθεί και να προκαλέσει βλάβες στο έντερο;
Γιατί κόλλησα αφού χρησιμοποιώ πάντα προφυλακτικό κατά τις σεξουαλικές επαφές;
Γιατί η απλή πρωκτοσκόπηση, η ορθοσκόπηση, η σιγμοειδοσκόπηση και η κολονοσκόπηση θεωρούνται πλέον ακατάλληλες εξετάσεις για τη διάγνωση των κονδυλωμάτων και των HPV βλαβών;
Ποια είναι η καλύτερη θεραπευτική επιλογή για την αντιμετώπιση των κονδυλωμάτων του πρωκτού;
- Ανώδυνη
- Αναίμακτη
- Απλή και σύντομη (Για κάθε κονδύλωμα χρειάζονται περίπου 2-3 λεπτά)
- Ασφαλής
- Στις περισσότερες περιπτώσεις γίνεται με τοπική αναισθησία
- Συνήθως δε χρειάζεται λήψη αναλγητικών (παυσιπόνων)
- Δεν έχει επώδυνες μετεγχειρητικές αλλαγές.
- Οδηγεί στην ταχεία επούλωση του τραύματος προσφέροντας άμεσο αποτέλεσμα.
- Απαιτεί μηδενικό χρόνο νοσηλείας, μηδενικό κόστος αποθεραπείας.
- Ο ασθενής μπορεί να κάνει μπάνιο την επόμενη ημέρα.
- Ο ασθενής μπορεί να επιστρέψει στην εργασία του και στις καθημερινές του δραστηριότητες την ίδια ημέρα.
- Είναι ιδανική τεχνική και για υποτροπές των κονδυλωμάτων μετά από μία ή περισσότερες αποτυχημένες θεραπευτικές παρεμβάσεις.
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Τι είδους αναισθησία χρειάζεται για να αντιμετωπιστούν τα κονδυλώματα;
- Αντισηψία της περιοχής που πρόκειται να υποβληθεί σε αναισθησία.
- Ψύξη του σημείου που πρόκειται να διενεργηθεί η τοπική αναισθησία με ειδικό εξοπλισμό παραγωγής ψυχρού αέρα. Όπως είναι γνωστό, η ψύξη των ιστών μειώνει την αγωγιμότητα των νευρικών ερεθισμάτων και ως εκ τούτου ελαττώνει σημαντικά τη νευροαισθητηριακή αντίληψη του πόνου.
- Εξουδετέρωση της οξύτητας του διαλύματος της τοπικής αναισθησίας.
- Χρήση πολύ λεπτής βελόνας.
- Αναρρόφηση πάντα πριν τη χορήγηση της ξυλοκαΐνης προς αποφυγή ενδαγγειακής έγχυσης του φαρμάκου.
- Αναισθητοποίηση του κάθε κονδυλώματος με μία έγχυση στη βάση του.
Ποιο είναι το κόστος της θεραπείας των κονδυλωμάτων με Laser;
Για να γίνει εκτίμηση του κόστους για τη θεραπεία των κονδυλωμάτων με Laser, θα πρέπει να γίνει κλινική εξέταση του ασθενούς. Με αυτό τον τρόπο θα καθοριστεί η βέλτιστη θεραπευτική στρατηγική για τον κάθε ασθενή ξεχωριστά. Τις περισσότερες φορές υπάρχει η δυνατότητα να γίνει η διάγνωση-συζήτηση και η θεραπεία του προβλήματος στον ίδιο χρόνο, ιδιαίτερα σε ασθενείς που έρχονται από την επαρχία ή το εξωτερικό. Σε γενικές γραμμές το κόστος της επέμβασης είναι προσιτό και εξαρτάται από:
- Τον αριθμό των κονδυλωμάτων
- Το μέγεθός τους
- Την εντόπισή τους (περιπρωκτικά ή ενδοπρωκτικά)
- Την τεχνική που θα επιλεγεί (Laser, καυτηριασμός, αφαίρεση κλπ)
Ποιες είναι οι πιθανές επιπλοκές που μπορεί να προκύψουν από τη θεραπεία των κονδυλωμάτων;
Η τεχνική με Laser που εφαρμόζουμε στην Κλινική Laser Surgery για τη θεραπεία των κονδυλωμάτων είναι μία ελάχιστα επεμβατική τεχνική με πολύ μικρή πιθανότητα διεγχειρητικών ή μετεγχειρητικών επιπλοκών. Έχοντας πραγματοποιήσει μεγάλο αριθμό τέτοιων επεμβάσεων ο Δρ. Ιωάννης Δοντάς έχει την απαραίτητη εμπειρία για την ελαχιστοποίηση των επιπλοκών και των υποτροπών. Σπάνια όμως μπορεί να προκύψουν επιπλοκές όπως μετεγχειρητική αιμορραγία/αιμάτωμα, περιεδρικό απόστημα, περιεδρικό συρίγγιο, ραγάδα πρωκτού, χρόνιο έλκος του πρωκτού, στένωση του πρωκτού. Οι επιπλοκές αυτές όπως προαναφέρθηκε είναι πολύ σπάνιες και παρουσιάζονται συνήθως μετά από αντιμετώπιση περιπτώσεων με πολύ εκτεταμένες βλάβες.
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Μετά τη θεραπεία των κονδυλωμάτων υπάρχει πιθανότητα να επανεμφανιστούν;
Όπως προαναφέρθηκε τα κονδυλώματα του πρωκτού οφείλονται σε λοίμωξη με τον ιό HPV. Σκοπός των διαφόρων θεραπειών δεν είναι η εξάλειψη της HPV λοίμωξης (καθώς αυτό δεν θεωρείται εφικτό), αλλά η καταστροφή (καυτηριασμός) ή η αφαίρεση των κονδυλωμάτων. Ο ιός όμως παραμένει στα κύτταρα του πρωκτικού επιθηλίου και είναι πιθανό να ξαναπροκαλέσει βλάβες. Για αυτό το λόγο μετά τη θεραπεία πρέπει να γίνεται επανέλεγχος ανά τακτά χρονικά διαστήματα για τουλάχιστον 8 μήνες με σκοπό την εντόπιση και θεραπεία των πιθανών υποτροπών της πάθησης. Αυτό θα οδηγήσει στη μέγιστη πλειοψηφία των ασθενών σε θεραπεία του προβλήματος. Παρόλα αυτά η HPV λοίμωξη παραμένει, αλλά συνήθως ο οργανισμός μας καταφέρνει να την καταστείλει. Κάποιες φορές όμως για διάφορους λόγους το ανοσοποιητικό σύστημα αποδυναμώνεται και ο ιός βρίσκει ευκαιρία να ξαναεκφραστεί με τη μορφή υποτροπής των κονδυλωμάτων. Έχει βρεθεί ότι περίπου το 1/3 των ανθρώπων που εμφάνισαν κονδυλώματα κάποια στιγμή θα παρουσιάσουν υποτροπή. Εξάλλου υποτροπή μπορεί να εμφανιστεί και σε περιπτώσεις επαναμόλυνσης από άτομο φορέα του ιού.
Βιογραφικό του Ιατρού
Ο Δρ. Ιωάννης Δοντάς αποφοίτησε από την Ιατρική Σχολή του Αριστοτελείου Πανεπιστημίου Θεσσαλονίκης το 2005, έπειτα από 6ετή παρακολούθηση. Τα ίδια χρόνια, από το 1999 έως τον Ιανουάριο του 2006 φοίτησε στη Στρατιωτική Σχολή Αξιωματικών Σωμάτων (ΣΣΑΣ) και αποφοίτησε από το Ιατρικό Τμήμα της Στρατιωτικής Ιατρικής Σχολής. Από το Φεβρουάριο του 2006 έως και τον Ιανουάριο του 2009 εργάστηκε ως Ιατρός Αξιωματικός της Ελληνικής Αστυνομίας, στη Διεύθυνση Υγειονομικού, στο Κεντρικό Ιατρείο Αθηνών. Επίσης, από το Μάρτιο του 2006 έως και το Μάρτιο του 2017 διετέλεσε Καθηγητής Α΄ Βοηθειών της Ελληνικής Ναυαγοσωστικής Ακαδημίας, ενώ έχει λάβει βραβείο Επαγγελματικής Κατάρτισης Πρώτων Βοηθειών από την ΕΝΑΚ. Από το 2007 έως το 2010 παρακολούθησε και ολοκλήρωσε επιτυχώς το Πρόγραμμα Μεταπτυχιακών Σπουδών “Καρδιοαναπνευστική Αναζωογόνηση” της Ιατρικής Σχολής του Πανεπιστημίου Αθηνών. Από το 2009 έως το 2015 ασκήθηκε στην Ειδικότητα της Γενικής Χειρουργικής σε μεγάλα Νοσοκομεία της Αθήνας όπως το Γενικό Νοσοκομείο Αθηνών “Γ. Γεννηματάς” και το Ναυτικό Νοσοκομείο Αθηνών, οπότε μετά από τις αντίστοιχες εξετάσεις, έλαβε τον τίτλο ειδικότητας της Γενικής Χειρουργικής. Τον Απρίλιο του 2015 έλαβε τη θέση του Γενικού Χειρουργού της Ελληνικής Αστυνομίας, Διεύθυνση Υγειονομικού, στο Κεντρικό Ιατρείο Αθηνών και τον Ιούνιο της ίδιας χρονιάς ίδρυσε την Κλινική Laser Surgery, στην οποία εφαρμόζονται οι πιο σύγχρονες διαγνωστικές και θεραπευτικές μέθοδοι για μια ποικιλία παθήσεων και νοσημάτων. Τον Ιούνιο του 2016 μετεκπαιδεύθηκε στη Laser Χειρουργική του Πρωκτού (Lasers in Colorectal Surgery) στο νοσοκομείο St. Elizabeth στην Κολωνία, Γερμανία, με υπεύθυνο μετεκπαίδευσης τον Dr. Arne Wilhelm. Το Δεκέμβριο του ίδιου έτους εξειδικεύτηκε στην Πρωκτολογία δίπλα στον διάσημο Χειρουργό – Πρωκτολόγο Dr. Pravin Gupta (Ellman International Inc. New York, United States of America & Fine Morning Hospital and Research Center, Nagpur). Επίσης το Φεβρουάριο του 2017 ο Δρ. Ιωάννης Δοντάς συμμετείχε με επιτυχία στο 21ο Εξειδικευμένο Σεμινάριο Κολοπρωκτολογίας και Αντιμετώπισης Παθήσεων του Πυελικού Εδάφους, που διεξήχθη στο Πανεπιστημιακό Νοσοκομείο της Γενεύης στην Ελβετία, με υπεύθυνο εκπαίδευσης τον Καθηγητή της Μονάδας Πρωκτολογίας Dr. Bruno Roche. Τον Ιούνιο του ίδιου έτους παρακολούθησε στο ίδιο Νοσοκομείο το εξειδικευμένο σεμινάριο Ορθοπρωκτικής και Περινεϊκής Υπερηχογραφίας. Το Νοέμβριο του 2018 συμμετείχε στο εξειδικευμένο σεμινάριο Πρωκτοσκόπησης Υψηλής Ευκρίνειας της Διεθνούς Εταιρείας Πρωκτικής Νεοπλασίας (International Anal Neoplasia Society) στο San Francisco που ήταν αφιερωμένο στην διάγνωση και αντιμετώπιση των προκαρκινικών (HPV) βλαβών του πρωκτού σε ομάδες υψηλού κινδύνου. Το Φεβρουάριο του 2019 παρακολούθησε το 23ο Εξειδικευμένο Σεμινάριο Κολοπρωκτολογίας και Αντιμετώπισης Παθήσεων του Πυελικού Εδάφους, στο Πανεπιστημιακό Νοσοκομείο της Γενεύης, με υπεύθυνο εκπαίδευσης τον Καθηγητή Prof. Frederic Ris. Τον Απρίλιο του 2019 συμμετείχε με επιτυχία στο Εξειδικευμένο Σεμινάριο Νευροτροποποίησης του Πυελικού Εδάφους, στο Πανεπιστημιακό Νοσοκομείο της Αμβέρσας στο Βέλγιο που διοργανώθηκε από τον διεθνή οργανισμό European Continuing Medical Training. Επίσης το Νοέμβριο του 2019 παρακολούθησε το 5ο Ευρωπαϊκό Σεμινάριο Πρωκτοσκόπησης Υψηλής Ευκρίνειας που διοργανώθηκε από το Βρετανικό Οργανισμό για την Σεξουαλική Υγεία και τον HIV (British Association for Sexual Health and HIV – BASHH) και την Διεθνή Εταιρεία Πρωκτικής Νεοπλασίας (International Anal Neoplasia Society – IANS) και πραγματοποιήθηκε στο Homerton University Hospital του Λονδίνου. Το συγκεκριμένο σεμινάριο είναι διαπιστευμένο από το Royal College of Physicians και από το National Institute for Health and Care Excellence της Αγγλίας. Έχει ανακοινώσει και δημοσιεύσει δεκάδες επιστημονικές εργασίες σε συνέδρια καθώς και σε έγκυρα επιστημονικά περιοδικά του εξωτερικού. Ο Ιωάννης Δοντάς εξειδικεύεται στις παθήσεις του πρωκτού και ένα μεγάλο μέρος της Κλινικής Laser Surgery είναι αφιερωμένο στη διάγνωση και θεραπεία των παθήσεων αυτών.
Περισσότερες πληροφορίες μπορείτε να βρείτε στην ιστοσελίδα της Διεθνούς Ένωσης κατά των Σεξουαλικά Μεταδιδόμενων Λοιμώξεων IUSTI (International Union Against Sexually Transmitted Infections).
Για να ρωτήσετε για το πρόβλημά σας ή για να κλείσετε ραντεβού με τον Δρ. Ιωάννη Δοντά καλέστε στο:
Σχετικά Άρθρα
-
Πρωκτοσκόπηση Υψηλής Ευκρίνειας
-
Δυσπλασίες και καρκίνος του πρωκτού σε ομοφυλόφιλους και οροθετικούς
-
Κυτταρολογική εξέταση πρωκτού (Test Pap Πρωκτού)
-
Ο ιός HPV στον πρωκτό
-
Gay & Καρκίνος Πρωκτού: Ποιοι είναι οι Κίνδυνοι;
-
Πρόληψη του καρκίνου του πρωκτού σε ανθρώπους με HPV λοίμωξη
-
Έχω κονδυλώματα στον πρωκτό. Κινδυνεύω να πάθω καρκίνο του πρωκτού;
-
Είμαι οροθετικός. Κινδυνεύω να πάθω καρκίνο του πρωκτού;
-
Δυσπλασίες και καρκίνος του πρωκτού σε ασθενείς που έχουν υποβληθεί σε μεταμόσχευση
-
Εμβολιασμός για τον HPV και Καρκίνος Πρωκτού: 6+1 ερωτήσεις και απαντήσεις
-
Δυσπλασίες και καρκίνος του πρωκτού σε γυναίκες με HPV στο γεννητικό σύστημα
-
Η Σημασία της Πρωκτοσκόπησης Υψηλής Ευκρίνειας στη Διάγνωση και Θεραπεία των Δυσπλασιών του Πρωκτού
-
Κονδυλώματα Πρωκτού: Πώς Μοιάζουν;
-
Γιατί επανεμφανίζονται τα κονδυλώματα του πρωκτού;
-
Έχω δυσπλασία στον πρωκτό. Είναι επικίνδυνη;
-
Μύθοι & Αλήθειες για τα Κονδυλώματα Πρωκτού
-
Κονδυλώματα Πρωκτού & Κάπνισμα
-
Ο ρόλος της ιμικουιμόδης στην αντιμετώπιση των κονδυλωμάτων πρωκτού
-
Κονδυλώματα πρωκτού: Πότε είναι απαραίτητη η βιοψία
-
Περιπρωκτικά Κονδυλώματα
-
Gay & Κονδυλώματα πρωκτού : Τι πρέπει να γνωρίζουμε;
-
Κονδυλώματα Πρωκτού: Πώς Φεύγουν;
-
Σινεκατεχίνες: Το Φάρμακο Της Φύσης Για Τα Κονδυλώματα Πρωκτού
-
Πολλαπλά και Ευμεγέθη Κονδυλώματα Πρωκτού: Μία Πρόκληση Για Τον Πρωκτολόγο
-
Πλέον αποδείχτηκε ότι ο καρκίνος του πρωκτού μπορεί να προληφθεί!
-
Κονδυλώματα Πρωκτού και Δυσπλασίες Πρωκτού σε Gay
-
Κονδυλώματα Πρωκτού Συμπτώματα
-
Καρκίνος Πρωκτού
-
Κονδυλώματα Πρωκτού Θεραπεία
-
Έχω Κονδυλώματα Πρωκτού. Πρέπει να Εμβολιαστώ για τον HPV;
-
Κίνδυνοι του Πρωκτικού Σεξ
-
Κονδυλώματα Πρωκτού ή Αιμορροΐδες: Πώς τα ξεχωρίζουμε;
-
Κονδυλώματα Πρωκτού Στους Άνδρες
-
Πώς Μεταδίδονται Τα Κονδυλώματα Πρωκτού;
-
Μόλυνση από τον ιό HPV
-
Έχω Κονδυλώματα Πρωκτού. Πρέπει να Εμβολιαστώ για τον HPV;







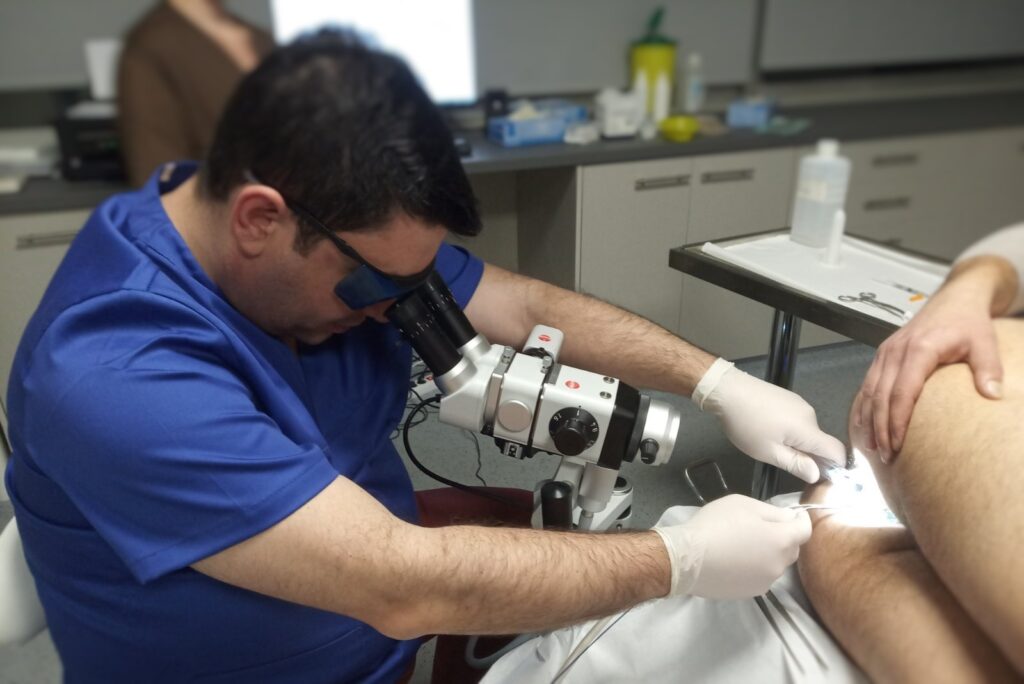

 Πρωκτοσκόπηση Υψηλής Ευκρίνειας
Πρωκτοσκόπηση Υψηλής Ευκρίνειας Δυσπλασίες και καρκίνος του πρωκτού σε ομοφυλόφιλους και οροθετικούς
Δυσπλασίες και καρκίνος του πρωκτού σε ομοφυλόφιλους και οροθετικούς Κυτταρολογική εξέταση πρωκτού (Test Pap Πρωκτού)
Κυτταρολογική εξέταση πρωκτού (Test Pap Πρωκτού) Ο ιός HPV στον πρωκτό
Ο ιός HPV στον πρωκτό Gay & Καρκίνος Πρωκτού: Ποιοι είναι οι Κίνδυνοι;
Gay & Καρκίνος Πρωκτού: Ποιοι είναι οι Κίνδυνοι; Πρόληψη του καρκίνου του πρωκτού σε ανθρώπους με HPV λοίμωξη
Πρόληψη του καρκίνου του πρωκτού σε ανθρώπους με HPV λοίμωξη Έχω κονδυλώματα στον πρωκτό. Κινδυνεύω να πάθω καρκίνο του πρωκτού;
Έχω κονδυλώματα στον πρωκτό. Κινδυνεύω να πάθω καρκίνο του πρωκτού; Είμαι οροθετικός. Κινδυνεύω να πάθω καρκίνο του πρωκτού;
Είμαι οροθετικός. Κινδυνεύω να πάθω καρκίνο του πρωκτού; Δυσπλασίες και καρκίνος του πρωκτού σε ασθενείς που έχουν υποβληθεί σε μεταμόσχευση
Δυσπλασίες και καρκίνος του πρωκτού σε ασθενείς που έχουν υποβληθεί σε μεταμόσχευση Εμβολιασμός για τον HPV και Καρκίνος Πρωκτού: 6+1 ερωτήσεις και απαντήσεις
Εμβολιασμός για τον HPV και Καρκίνος Πρωκτού: 6+1 ερωτήσεις και απαντήσεις Δυσπλασίες και καρκίνος του πρωκτού σε γυναίκες με HPV στο γεννητικό σύστημα
Δυσπλασίες και καρκίνος του πρωκτού σε γυναίκες με HPV στο γεννητικό σύστημα Η Σημασία της Πρωκτοσκόπησης Υψηλής Ευκρίνειας στη Διάγνωση και Θεραπεία των Δυσπλασιών του Πρωκτού
Η Σημασία της Πρωκτοσκόπησης Υψηλής Ευκρίνειας στη Διάγνωση και Θεραπεία των Δυσπλασιών του Πρωκτού Κονδυλώματα Πρωκτού: Πώς Μοιάζουν;
Κονδυλώματα Πρωκτού: Πώς Μοιάζουν; Γιατί επανεμφανίζονται τα κονδυλώματα του πρωκτού;
Γιατί επανεμφανίζονται τα κονδυλώματα του πρωκτού; Έχω δυσπλασία στον πρωκτό. Είναι επικίνδυνη;
Έχω δυσπλασία στον πρωκτό. Είναι επικίνδυνη; Μύθοι & Αλήθειες για τα Κονδυλώματα Πρωκτού
Μύθοι & Αλήθειες για τα Κονδυλώματα Πρωκτού Κονδυλώματα Πρωκτού & Κάπνισμα
Κονδυλώματα Πρωκτού & Κάπνισμα Ο ρόλος της ιμικουιμόδης στην αντιμετώπιση των κονδυλωμάτων πρωκτού
Ο ρόλος της ιμικουιμόδης στην αντιμετώπιση των κονδυλωμάτων πρωκτού Κονδυλώματα πρωκτού: Πότε είναι απαραίτητη η βιοψία
Κονδυλώματα πρωκτού: Πότε είναι απαραίτητη η βιοψία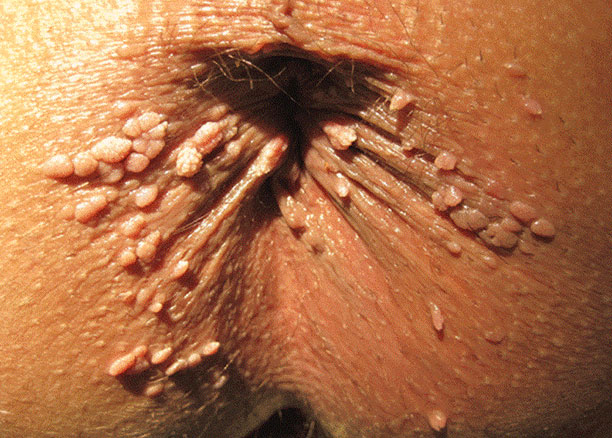 Περιπρωκτικά Κονδυλώματα
Περιπρωκτικά Κονδυλώματα Gay & Κονδυλώματα πρωκτού : Τι πρέπει να γνωρίζουμε;
Gay & Κονδυλώματα πρωκτού : Τι πρέπει να γνωρίζουμε; Κονδυλώματα Πρωκτού: Πώς Φεύγουν;
Κονδυλώματα Πρωκτού: Πώς Φεύγουν; Σινεκατεχίνες: Το Φάρμακο Της Φύσης Για Τα Κονδυλώματα Πρωκτού
Σινεκατεχίνες: Το Φάρμακο Της Φύσης Για Τα Κονδυλώματα Πρωκτού Πολλαπλά και Ευμεγέθη Κονδυλώματα Πρωκτού: Μία Πρόκληση Για Τον Πρωκτολόγο
Πολλαπλά και Ευμεγέθη Κονδυλώματα Πρωκτού: Μία Πρόκληση Για Τον Πρωκτολόγο Πλέον αποδείχτηκε ότι ο καρκίνος του πρωκτού μπορεί να προληφθεί!
Πλέον αποδείχτηκε ότι ο καρκίνος του πρωκτού μπορεί να προληφθεί! Κονδυλώματα Πρωκτού και Δυσπλασίες Πρωκτού σε Gay
Κονδυλώματα Πρωκτού και Δυσπλασίες Πρωκτού σε Gay Κονδυλώματα Πρωκτού Συμπτώματα
Κονδυλώματα Πρωκτού Συμπτώματα Καρκίνος Πρωκτού
Καρκίνος Πρωκτού Κονδυλώματα Πρωκτού Θεραπεία
Κονδυλώματα Πρωκτού Θεραπεία Έχω Κονδυλώματα Πρωκτού. Πρέπει να Εμβολιαστώ για τον HPV;
Έχω Κονδυλώματα Πρωκτού. Πρέπει να Εμβολιαστώ για τον HPV; Κίνδυνοι του Πρωκτικού Σεξ
Κίνδυνοι του Πρωκτικού Σεξ Κονδυλώματα Πρωκτού ή Αιμορροΐδες: Πώς τα ξεχωρίζουμε;
Κονδυλώματα Πρωκτού ή Αιμορροΐδες: Πώς τα ξεχωρίζουμε; Κονδυλώματα Πρωκτού Στους Άνδρες
Κονδυλώματα Πρωκτού Στους Άνδρες Πώς Μεταδίδονται Τα Κονδυλώματα Πρωκτού;
Πώς Μεταδίδονται Τα Κονδυλώματα Πρωκτού; Μόλυνση από τον ιό HPV
Μόλυνση από τον ιό HPV